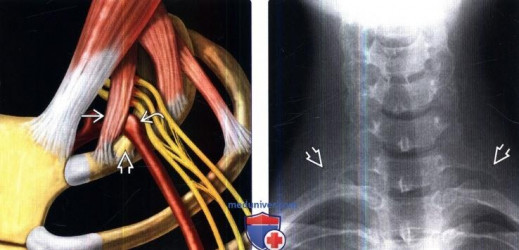
Что такое синдром верхней апертуры грудной клетки (СВА)?
- Это симптомокомплекс, характеризующийся болью, парестезиями, слабостью и/или дискомфортом в верхней конечности, связанными со сдавлением нервов плечевого сплетения и/или сдавлением подключичных сосудов в области верхней апертуры грудной клетки.
- Каковые основные причины развития синдрома верхней апертуры?
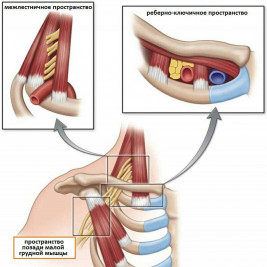
В верхней апертуре как анатомическом образовании выделяют 3 области, в которых чаще всего компримируются сосудистый и нервный пучки: пространство между лестничными мышцами, реберно-ключичное и субпекторальное пространства. Исследователи выделяют две основные категории СВА: сосудистая форма (артериальная или венозная), которая вызывает мало проблем, и неврологическая форма, которая встречается более чем в 95-99% случаев СВА.
Как правило для развития этого синдрома есть предрасполагающие факторы компрессии сосудисто-нервного пучка, которые можно объединить в 2 большие группы: врожденные и приобретенные. Врожденные факторы:
· Шейные ребра.
· Удлиненный поперечный отросток позвонка.
· Аномалии мышц.
· Фиброзно-мышечные образования (поперечно-реберные, реберно-реберные).
· Аномалии прикрепления лестничных мышц.
· Экзостоз первого ребра.
· Сколиоз.
· Высокое стояние лопатки.
· Расположение подключичных артерии или вены по отношению к передней лестничной мышце.
Часто эти аномалии могут сочетаться с травматическими нарушениями или изменением осанки. Врождённые аномалии это один из предрасполагающих факторов. Их наличие не обязательно ведёт к развитию синдрома верхней апертуры.
Приобретенные причины объединяют так называемые функциональные, посттравматические факторы:
· Постуральные изменения (осанка приводящая к изменению тонуса мышц шеи).
· Опущение плечевого пояса.
· Тяжелые молочные железы.
· Травма.
· Перелом ключицы.
· Перелом ребра. · Хлыстовая травма, травма шеи во время гиперэкстензии.
· Повторяющиеся травмы (чаще всего формируются при сидении за клавиатурой в течение долгих часов).
По данным ряда авторов, посттравматические причины составляют до 2/3 случаев. Диагностическим критерием считается развитие симптомов СВА в течение 2 лет после получения травмы
Чрезмерное физическое и эмоциональное напряжение, неблагоприятные психосоциальные условия способствуют длительному непроизвольному напряжению определенных групп мышц, что приводит к их гипертрофии. В частности, гипертрофия передней лестничной мышцы может быть причиной компрессии плечевого сплетения.
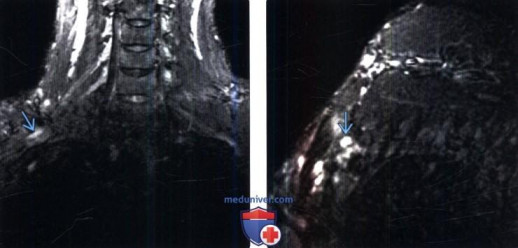
Диагностика и лечения синдрома верхней апертуры.
- Как проявляется данный синдром?
Признаки и симптомы СВА варьируются от пациента к пациенту в зависимости от расположения нерва и/или пораженного сосуда, что может включать изменение чувствительности или легкую боль. Пациенты с СВА могут испытывать боль или парестезии в области затылка, шеи, плеча, груди и верхней конечности. Пациент также может жаловаться на измененные или отсутствующие ощущения, слабость, усталость и чувство тяжести в руке и кисти. Кожа может быть мраморной или бледной. Также может наблюдаться изменение температуры конечности. Эти симптомы, как правило, ухудшаются, когда рука расположена над головой и повернута наружу, а голова повернута в ту же или противоположную сторону. Такие действия, как метание мяча над головой, подача теннисного мяча, покраска потолка, вождение автомобиля или набор текста, могут усугубить симптомы.
- Как проводиться диагностика данного синдрома?
Я бы хотел остановиться на диагностики нейрогенного синдрома верхней апертуры. Основным и самым важным является осмотр и опрос пациента, проведение тестов. Инструментальные методы используется как дополнительные методы, для подтверждения данного диагноза. В первую очередь следует обратить внимание на особенности телосложения пациента. Классическим фенотипом больного с данным синдромом является сочетание длинной шеи с покатыми плечами. Также следует оценить осанку пациента, положение лопаток, особенно при движении руками и физических нагрузках. Беспокоящие пациента симптомы могут быть спровоцированы пальпацией надключичной области. Ограничения движений руками, связанные с перенапряжением мышц или неправильной осанкой, выявляются при исследовании объема активных и пассивных движений верхних конечностей. Обязательной частью осмотра является оценка силы всех групп мышц верхнего плечевого пояса, оценка чувствительности и проведения провокационных тестов направленных на компрессию плечевого сплетения (проба Эдсона, тест Райта, тест EAST). Если говорить о дополнительных методах исследования, то я хотел бы остановиться на ЭНМГ, МРТ, КТ, УЗИ.
ЭНМГ – в данном случае мало информативен, и чаще нужен для исключения другой неврологической патологии.
МРТ всё чаще применяется для визуализации плечевого сплетения. Но также не всегда позволяет подтвердить диагноз. Информативность МРТ в диагностике СВА возрастает при ее выполнении с позиционными пробами и провокационными тестами, однако в России такой вид исследований не введен в рутинную практику в центрах МРТ диагностики.
КТ позволяет выявить костные аномалии (добавочное шейное ребро, аномалии I ребра, удлиненный поперечный отросток VII шейного позвонка).
В 70 % случаев добавочные ребра не срастаются с I ребром и имеют свободный конец, но при этом, как правило, обнаруживается фиброзная перемычка между шейным и I ребром. При адекватной визуализации также выявляется фиброзный тяж, соединяющий удлиненный поперечный отросток VII шейного позвонка с I ребром.
УЗИ может быть полезно не только для обнаружения сосудистой патологии. Сегодня активно обсуждается диагностическая значимость метода в исследовании нервных стволов, в том числе при нейрогенном. УЗИ плечевого сплетения с провокационными маневрами, которое показало свою эффективность в подтверждении СВА. Существуют работы по определению референсных значений УЗ-измерения межлестничного промежутка, по оценке фиброзных изменений передней лестничной мышцы.
- Как проводится лечение синдрома верхней апертуры?
Для уменьшения боли и воспаления назначаются нестероидные противовоспалительные препараты (НПВП), миорелаксанты. Проведение проводниковых и внутрикостных блокад.
Хирургическое лечение СВА следует рассматривать только после того, как доказана неэффективность консервативного лечения. Также показанием к хирургическому лечению являются быстро нарастающие симптомы. Важную и первостепенную роль мы отводим мануальной терапии, физиопроцедурам и лечебной физкультуре.
Мануальная терапия направлена на первом этапе на мобилизацию первого ребра, шейного и грудного отдела позвоночника, ключице, плечевой кости, расслабление и растяжка лестничных мышц, малой грудной мышце, верхней порции трапециевидной мышце, диафрагмы, на втором этапе проведения нейродинамики.
Лечебная физкультура направлена на коррекцию осанки и тех постуральных нарушений, которые ведут к спазму передней лестничной мышце.
Физиолечение (ударно-волновая терапия, кинезиотейпинг, лазер, озонотерапия) направлено на расслабление мышц находящихся в гипертонусе, борьбу с отёком в зоне компрессии, улучшения микроциркуляции в зоне компрессии.